Edema Venoso y Edema Linfático: Principales Diferencias y Tratamiento.
En este artículo vamos a identificar las diferencias entre los edemas de origen venoso y de origen linfático, así como los distintos enfoques que existen para su tratamiento. Entender estas diferencias es muy importante para garantizar un tratamiento adecuado, ya que, aunque ambos tipos de edemas implican una acumulación de líquido en los tejidos, las causas subyacentes y los métodos de tratamiento son distintos.
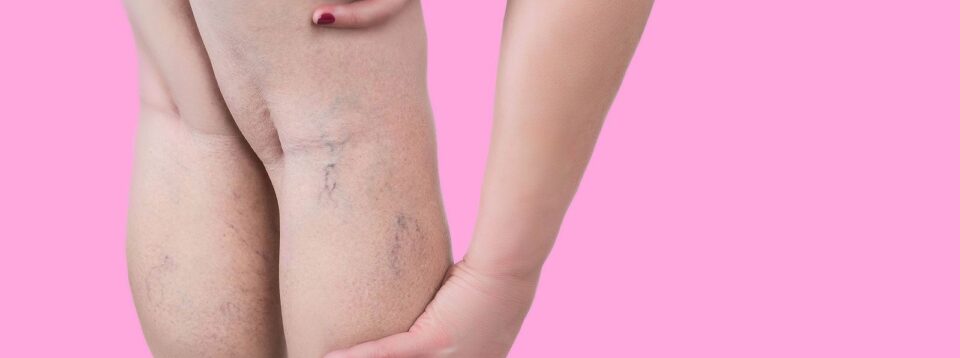
Diferencias entre edema venoso y edema linfático
Vamos a diferenciar un edema de otro atendiendo a factores como las causas, las características clínicas y al diagnóstico.
Causas
- Edema Venoso: El edema venoso ocurre debido a problemas en el sistema venoso, como la insuficiencia venosa crónica (IVC). En esta insuficiencia, las válvulas de las venas de las piernas no funcionan adecuadamente, lo que provoca un retorno venoso deficitario hacia el corazón. Como consecuencia, se produce una acumulación de sangre en las venas (congestión venosa), lo que aumenta la presión dentro de los vasos y hace que el líquido se filtre hacia los tejidos circundantes, causando edema.
- Edema Linfático: El edema linfático es causado por mal funcionamiento del sistema linfático, que es responsable de drenar el exceso de líquido y proteínas de los tejidos. Puede ser congénito o hereditario, debido a anomalías en los vasos linfáticos, o adquirido, debido a daño o bloqueo del sistema linfático, como después de una cirugía, infecciones, radioterapia o cáncer. La incapacidad del sistema linfático para drenar adecuadamente el líquido provoca una acumulación de linfa en los tejidos, dando lugar al edema.
Características Clínicas
Edema Venoso
- Suele presentarse de manera simétrica en las piernas (especialmente en tobillos y pantorrillas).
- La piel puede estar caliente al tacto y decolorada (pigmentación marrón debido a la hemosiderina).
- El edema es de tipo «blando» y generalmente responde a la elevación de las piernas.
- Puede haber presencia de varices, cambios tróficos en la piel, o úlceras venosas.
Edema Linfático
- Normalmente es unilateral, aunque puede ser bilateral, dependiendo de la causa subyacente.
- Es más común en extremidades, pero también puede ocurrir en la cara, cuello o genitales.
- El edema suele ser duro o fibroso y no responde tan bien a la elevación.
- Signo de Stemmer positivo: incapacidad para pellizcar la piel en la base del segundo dedo del pie.
- La piel puede presentar un aspecto grueso, con cambios cutáneos como piel de naranja.
Diagnóstico
Edema Venoso: El diagnóstico se basa en la historia clínica y el examen físico, apoyado por pruebas como el ultrasonido Doppler, que evalúa la función de las válvulas venosas y detecta la presencia de trombosis.
Edema Linfático: El diagnóstico suele incluir una linfografía o linfocintigrama, que ayudan a visualizar el sistema linfático y detectar obstrucciones. El diagnóstico también se basa en los signos clínicos típicos y la exclusión de otras causas de edema.
Otra forma de diferenciar un edema venoso del edema linfático es por el signo de fóvea positivo. La fóvea es una huella que aparece cuando se aprieta la piel por exceso de líquido. En caso de que el edema sea de origen venoso, el signo de fóvea es positivo. En caso de edema linfático esta fóvea no aparece.
También podemos distinguir un edema venoso de uno linfático por el volumen que presentan las piernas al levantarnos por la mañana. En caso de edema venoso, las piernas presentan menos volumen al levantarnos por la mañana. En caso de edema linfático el volumen no cambia, permanece igual, no mejora.
Tratamiento del Edema Venoso vs Edema Linfático
Vamos a describir las principales medidas de tratamiento para un tipo de edema y otro.
1. Tratamiento del Edema Venoso
- Compresión: Las medias de compresión graduada constituyen una parte muy importante del tratamiento, ya que ayudan a mejorar el retorno venoso y reducir la acumulación de líquido.
- Elevación de las Piernas: Mantener las piernas elevadas por encima del nivel del corazón varias veces al día ayuda a disminuir el edema ya que se facilita el drenaje venoso.
- Ejercicio: Actividades que involucran el uso de los músculos de las piernas, como caminar u otros ejercicios específicos, son recomendables para mejorar la circulación venosa.
- Medicación: Los medicamentos venotónicos pueden mejorar la tonicidad venosa y reducir el edema. En casos de trombosis, se utilizan anticoagulantes.
- Procedimientos Quirúrgicos: En casos avanzados, pueden ser necesarias intervenciones quirúrgicas para tratar las venas afectadas, como la ablación láser o la escleroterapia.
2. Tratamiento del Edema Linfático
Terapia Descongestiva Compleja (TDC): Consiste en varias fases:
- Drenaje Linfático Manual (DLM): Es un tipo de terapia manual muy suave que promueve el flujo linfático.
- Compresión: Con vendajes especiales o medias de compresión para evitar la acumulación de linfa.
- Ejercicio: Ejercicios específicos para mejorar la función del sistema linfático.
- Cuidado de la Piel: Mantener la piel limpia e hidratada para prevenir infecciones como la celulitis.
Medicación: Aunque no existe una medicación específica para tratar el edema linfático, los antibióticos pueden ser necesarios en casos de infecciones recurrentes.
Terapias Físicas y Quirúrgicas: En algunos casos, se pueden realizar procedimientos quirúrgicos, como la liposucción en edema linfático avanzado o reconstrucción de vasos linfáticos, pero estos son menos comunes y reservados para casos severos.
TRATAMIENTO DE FISIOTERAPIA EN EL EDEMA VENOSO
- Ejercicio Terapéutico
Ejercicios de Bomba Muscular: Son ejercicios específicos que ayudan a activar la bomba muscular de la pantorrilla, facilitando el retorno venoso. Estos incluyen:
- Flexo-extensión del tobillo: Realizar movimientos de flexión y extensión del pie (movimiento de punta de pie hacia arriba y hacia abajo) mientras se está sentado o acostado.
- Rotación de tobillos: Girar el pie en círculos en ambas direcciones para mejorar la movilidad del tobillo y estimular el flujo venoso.
- Elevación de talones: Ponerse de pie y elevar los talones, luego bajar lentamente (levantarse de puntillas).
- Marcha en el sitio: Caminar en el sitio sin avanzar, levantando bien las rodillas para activar los músculos de las piernas.
Ejercicios Aeróbicos de Bajo Impacto: Actividades como caminar, nadar o montar en bicicleta son altamente recomendadas, ya que ayudan a mejorar la circulación general sin causar un estrés excesivo en las venas.
- Drenaje Venoso Manual
Masaje de Drenaje Venoso: Técnica de masaje que favorece el retorno venoso donde se realizan maniobras suaves y ascendentes, siempre desde la parte distal (lejos del corazón) hacia la proximal (cerca del corazón), aplicando una presión ligera para movilizar el líquido acumulado en los tejidos hacia los vasos venosos más grandes.
- Terapia de Compresión
Uso de Vendajes Compresivos: El fisioterapeuta puede aplicar vendajes de compresión elásticos o inelásticos para reducir el edema. Estos vendajes deben aplicarse desde la base de los dedos de los pies hasta justo debajo de la rodilla, ejerciendo una presión decreciente desde distal a proximal.
Medias de Compresión Graduada: El fisioterapeuta puede instruir al paciente sobre el uso correcto de las medias de compresión graduada, que deben tener una compresión adecuada según la gravedad del edema y las indicaciones médicas.
- Electroterapia
Estimulación Eléctrica Funcional (FES): Se pueden utilizar corrientes eléctricas de baja frecuencia para estimular los músculos de la pantorrilla, ayudando a mejorar la bomba muscular y facilitar el retorno venoso.
Terapia con Ultrasonido: En algunos casos, el ultrasonido puede utilizarse para reducir el dolor y la inflamación, aunque su eficacia específica en el edema venoso es limitada y su uso debe evaluarse caso a caso.
- Movilizaciones Articulares y Terapia Manual
Movilizaciones Pasivas y Activas: Movilizaciones suaves de tobillos, rodillas y caderas para mejorar la flexibilidad articular, prevenir la rigidez y facilitar el flujo venoso. También pueden incluir técnicas de estiramiento de los músculos de la pantorrilla y los isquiotibiales.
- Educación del Paciente
Posturas de Descarga y Elevación de Piernas: Se educa al paciente sobre la importancia de elevar las piernas por encima del nivel del corazón varias veces al día, por ejemplo, al recostarse con las piernas apoyadas en almohadas, para facilitar el retorno venoso.
Consejos sobre Actividades Cotidianas: Asesorar al paciente sobre cómo evitar posiciones que agraven el edema, como estar de pie o sentado por períodos prolongados, y cómo realizar ejercicios regulares para mantener la activación muscular.
- Termoterapia y Crioterapia
Baños de contraste (calor y frío): Alternar baños de agua tibia y fría puede mejorar la circulación venosa y reducir el edema. Se recomienda alternar 3-4 minutos en agua tibia con 1 minuto en agua fría, repitiendo el ciclo varias veces.
TRATAMIENTO DE FISIOTERAPIA PARA EL EDEMA LINFÁTICO
1. Terapia Descongestiva Compleja (TDC)
La TDC se compone de cuatro componentes principales:
- Drenaje Linfático Manual (DLM)
Descripción: Es una técnica de masaje suave y específico diseñado para estimular el flujo de linfa a través del sistema linfático. Se utilizan movimientos suaves, lentos y rítmicos en dirección a los ganglios linfáticos que funcionan adecuadamente, promoviendo el drenaje de líquido desde las áreas afectadas hacia zonas con un sistema linfático más funcional.
Objetivo: Facilitar el flujo linfático, reducir la acumulación de líquido, aliviar la congestión de las extremidades afectadas, y reducir la inflamación.
Frecuencia: Inicialmente, el DLM puede ser realizado diariamente, disminuyendo la frecuencia a medida que el edema mejora. Dependiendo de la gravedad del edema, el fisioterapeuta determina la frecuencia y duración adecuada de las sesiones.
- Compresión
Vendajes Compresivos Multicapa: El uso de vendajes de compresión de baja elasticidad (inelásticos) es esencial después de cada sesión de DLM para evitar que el líquido se vuelva a acumular. Estos vendajes aplican presión graduada, mayor en la parte distal (cerca del pie o la mano) y menor a medida que se sube hacia la parte proximal de la extremidad. Este gradiente de presión ayuda a mejorar el flujo de linfa.
Medias de Compresión Graduada: Una vez que el volumen del linfedema se ha reducido a niveles manejables, el paciente puede pasar al uso de medias de compresión elástica, que deben ser usadas de manera regular para mantener el control del edema. La selección del grado de compresión dependerá de la evaluación del fisioterapeuta y la gravedad del linfedema.
- Ejercicio Terapéutico
Ejercicios de Drenaje Linfático: Se prescriben ejercicios suaves y específicos diseñados para estimular el flujo linfático. Estos ejercicios deben realizarse con las extremidades vendadas o con medias de compresión, y pueden incluir movimientos de las articulaciones, estiramientos suaves y ejercicios de resistencia leve.
Algunos ejemplos incluyen:
- Ejercicios de contracción muscular activa: Movimientos de apertura y cierre de manos (para linfedema de brazo) o ejercicios de flexión y extensión del pie (para linfedema de pierna).
- Ejercicios aeróbicos suaves: Como caminar o nadar, que ayudan a mejorar la función general del sistema linfático sin provocar estrés adicional.
- Respiración diafragmática: Ayuda a promover el drenaje linfático, especialmente en linfedema de extremidades superiores, ya que la respiración profunda aumenta la presión intratorácica, facilitando el flujo linfático hacia el conducto torácico.
- Cuidado de la Piel y Prevención de Infecciones
Higiene y Protección de la Piel: Se educa al paciente sobre la importancia de mantener la piel limpia e hidratada para prevenir la aparición de infecciones como la celulitis o linfangitis, que pueden agravar el linfedema. Se recomiendan productos neutros y sin fragancias para evitar irritaciones.
Prevención de Lesiones: Instrucciones sobre cómo evitar cortes, heridas, o picaduras de insectos en la piel afectada, ya que el sistema linfático comprometido aumenta el riesgo de infecciones.

Drenaje linfático manual para miembros inferiores

Medias de compresión como parte de la terapia en casos de edema
